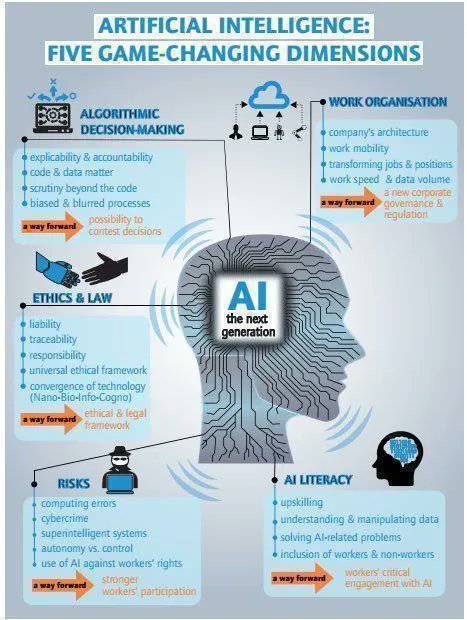
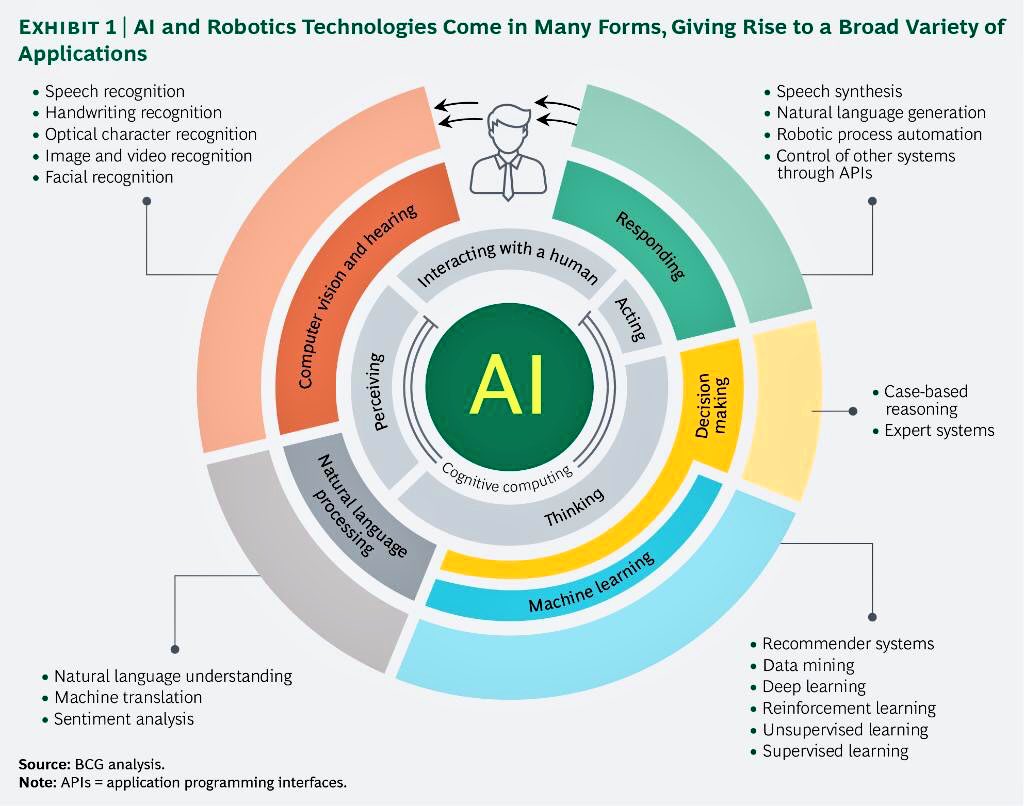
GPT-4 y futuras versiones podrían tener un impacto significativo en los problemas de interoperabilidad de los sistemas de historia clínica electrónica (HCE).

A continuación, se presentan algunas formas en las que estas tecnologías podrían abordar estos desafíos:
- Estándares de lenguaje comunes: GPT-4 y versiones posteriores podrían ayudar a establecer estándares de lenguaje comunes para la interoperabilidad de los sistemas de HCE. Al comprender y generar texto en múltiples idiomas, estos modelos podrían ayudar a traducir y estandarizar la información clínica en diferentes sistemas y formatos, lo que facilitaría el intercambio de datos entre instituciones y profesionales de la salud.
- Extracción y estructuración automática de datos: Los modelos de lenguaje avanzados como GPT-4 podrían mejorar la capacidad de extraer y estructurar automáticamente los datos clínicos relevantes de los registros de HCE. Esto permitiría una mayor uniformidad en la codificación y organización de la información, lo que facilitaría la interoperabilidad entre diferentes sistemas.
- Mejora de la comprensión y contexto de los datos: GPT-4 podría mejorar la comprensión y el contexto de los datos clínicos al generar resúmenes claros y concisos de la información clave. Esto facilitaría la comunicación entre los diferentes actores de la atención médica al reducir la ambigüedad y la falta de claridad en los registros de HCE.
- Interacción conversacional: Las futuras versiones de GPT podrían desarrollar capacidades de interacción conversacional más sofisticadas, lo que permitiría a los usuarios realizar consultas y solicitar información específica de manera más natural. Esto facilitaría la búsqueda y recuperación de datos relevantes en los sistemas de HCE, mejorando la accesibilidad y la utilidad de la información clínica.
A pesar de los beneficios potenciales, también es importante considerar los desafíos y riesgos asociados con el uso de tecnologías como GPT-4 en los sistemas de HCE. Algunas preocupaciones incluyen la privacidad y seguridad de los datos, la responsabilidad y ética en la toma de decisiones clínicas automatizadas, así como la necesidad de un enfoque multidisciplinario para garantizar la validez y la calidad de los datos generados por los modelos de lenguaje.
En resumen, GPT-4 y futuras versiones podrían contribuir a resolver los problemas de interoperabilidad en los sistemas de HCE al establecer estándares de lenguaje comunes, facilitar la extracción y estructuración automática de datos, mejorar la comprensión y el contexto de los datos clínicos, y permitir una interacción conversacional más fluida. Sin embargo, es necesario abordar los desafíos y riesgos asociados para garantizar un uso ético y seguro de estas tecnologías en el ámbito de la salud.