Hace ya un par de semanas que en el Servicio de Cirugía General y del Aparato Digestivo del Hospital Clínico San Carlos estamos utilizando TouchSurgery. Por ello me gustaría compartir una primera evaluación de su uso.
Antes de nada, tengo que agradecer a Jean Nehme, cofundador de la plataforma de simulación quirúrgica, la oportunidad de convertirnos en el primer hospital europeo que la incorpora para formar a sus residentes.
La aplicación está disponible tanto en la Apple Store como en Google Play, ya que se puede usar en dispositivos con ambos sistemas operativos. Es fácilmente configurable y muy «usable».
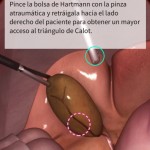
Todavía hay un número limitado de procedimientos, que en cirugía general y digestiva se centran en el abordaje laparoscópico de la apendicitis y en la colecistectomía (están disponibles otros procedimientos de cirugía abierta).
Destaca la calidad de los gráficos, lo que no es sorprendente si se tiene en cuenta que en el equipo de producción hay gente que ha trabajado en Pixar. Los procedimientos son estructurados por profesionales de reconocido prestigio, como Rafael Grossmann y están disponibles en inglés y español.
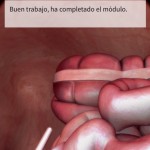
He probado TouchSurgery tanto en iPad como en iPhone 6 Plus, y en ambos dispositivos resulta fácil y cómodo de usar. Por lo que he podido comprobar directamente, la plataforma permite aprender y «practicar» procedimientos quirúrgicos de distintas especialidades, de una manera intuitiva y «cuantificable». Ayuda, también, a ejercitar aspectos cognitivos y de coordinación ojo-mano, aunque sea en dos dimensiones.
El aprendizaje a través de TouchSurgery, que puede parecer más necesario para estudiantes y residentes de primeros años, resultará muy relevante – si se incorporan más procedimientos de mayor complejidad – para residentes mayores e incluso adjuntos que pretenden iniciarse en nuevas técnicas.
Además, TouchSurgery facilita la interacción entre profesionales en formación y sus tutores, al permitir que compartan experiencias, comentarios e incluso fotografías de casos clínicos o artículos.
Los tutores tienen acceso a las calificaciones y al progreso de los residentes según avanzan por los distintos procedimientos. Así, será posible identificar áreas que precisen de especial atención y refuerzo en el entrenamiento.
En mi opinión, TouchSurgery supone un avance definitivo en el uso de la simulación quirúrgica para la educación y entrenamiento de los cirujanos del siglo XXI. Por primera vez, es posible acceder de manera ubicua a simulación de muchísima calidad, sin los requerimientos de recursos humanos y materiales que lastran los centros de simulación que se han creado internacionalmente.
Quedan muchas cosas por mejorar, número y complejidad de los procedimientos, «customización» de las técnicas (que pueden diferir entre centros y escuelas), creación de simulaciones «en equipo» (que permitan formar a equipos de alto rendimiento conjuntamente), validación de la evaluación, etc. Pero aún así, estoy convencido de que TouchSurgery va a transformar la educación y el entrenamiento en cirugía. Porque ya no te entrenaras sólo en tu centro, lo harás con los mejores profesionales en cualquier parte del mundo.
TouchSurgery convertirá a los cirujanos del siglo XXI en cirujanos globales.