Sometimes just a photograph


Si es difícil, es que lo estás haciendo mal
No sé si estamos en una montaña rusa o en una ruleta rusa. «Celebrar o morir» parece ser el lema de muchos, tal como muy bien ha descrito Rafael Bengoa.
No sé si es que estamos anestesiados. O simplemente somos narcisistas malignos, con mucha empatía cognitiva pero poca afectiva.
A juzgar por todo lo que se ve, lee y escucha en los medios, todos alcanzamos a comprender muy bien lo mal que actúan los demás. Lo que no tenemos tan claro es cómo actuar cada uno de nosotros. Porque si lo supieramos, ¿estaríamos tal como estamos?
El dolor que expresamos debe ser, en gran medida, fingido. Si no, sería insoportable.
¿Qué quieren decir cuando dicen que buscan un equilibrio vida/trabajo? ¿El trabajo no es vida? ¿La vida no es trabajo? ¿Tienes una mierda de trabajo? ¿Tienes una mierda de vida? ¿Entre ambos se retroalimentan?
Si te tienes que plantear buscar el equilibrio entre tu trabajo y tu vida, búscate otra vida. Y otro trabajo, por cierto.

Estamos a finales del mes de diciembre de 2019. Se va a acabar otro año. O lo que es lo mismo, vamos a contar otros 365 días y vamos a tener la sensación de que empezamos de nuevo.
Pero no. Todo será nuevo, pero no empezamos de nuevo. Somos los mismos, salvo por aquellos que nos han abandonado, pero no somos lo mismo.

Afortunadamente, en 2019 he hecho cosas que me hacen disfrutar. He viajado por medio mundo, de San Diego a Seúl, de León-Guanajuato a Melbourne, pasando por Londres, Pisa o Kuwait. Todo ello habitando una comunidad centrada en la práctica quirúrgica: #SoMe4Surgery.
Ha sido un magnífico año en el que he conocido sitios y personas únicas, que ayudan a celebrar diariamente que uno vive, además de existir.

Para bien o para mal, tengo nuevas ideas y nuevos proyectos. Algunos son locuras. Otros son sólo experimentación. Algunos están a punto de convertirse en realidad. Veremos hasta dónde puedo llegar. Para ello necesitaré mucha ayuda.

¡Felices Fiestas!
Disfrutad del viaje.
Seguro que el destino merecerá la pena
Today, the Association of Surgeons of Great Britain and Ireland has published its Summer 2019 issue, including several contributions around a common topic: Value Based Surgery.
It has been an honour and a privilege to coordinate an outstanding group of surgeons, who have written thoughtful contributions regarding #Telemedicine, #PrecisionSurgery, #DigitalSurgery, #ERAS, and #Outcomes. The list of authors is as follows:
I invite you to read their work here https://www.asgbi.org.uk/userfiles/file/journals/summer-2019-jasgbi.pdf
In order to transform the current practice of surgery into #ValuebasedSurgery, surgical leaders must address the following 5 common problems:
Coauthoring an article on #Valuebasedmedicine with Sir Muir Gray was particularly challenging, and funny. Quite an honour, and an unforgettable experience.

Es posible que todo lo que termine haciendo nuestro cerebro al interpretar la realidad sea lo mismo, y visualicemos cada cosa que hacemos con elementos comunes .
Todo se nos parece a todo. Datos que pasan a información, que pasan a conocimiento, que pasan a ser patrones de comportamiento ante problemas similares (eso que llaman sabiduría). O intuición.
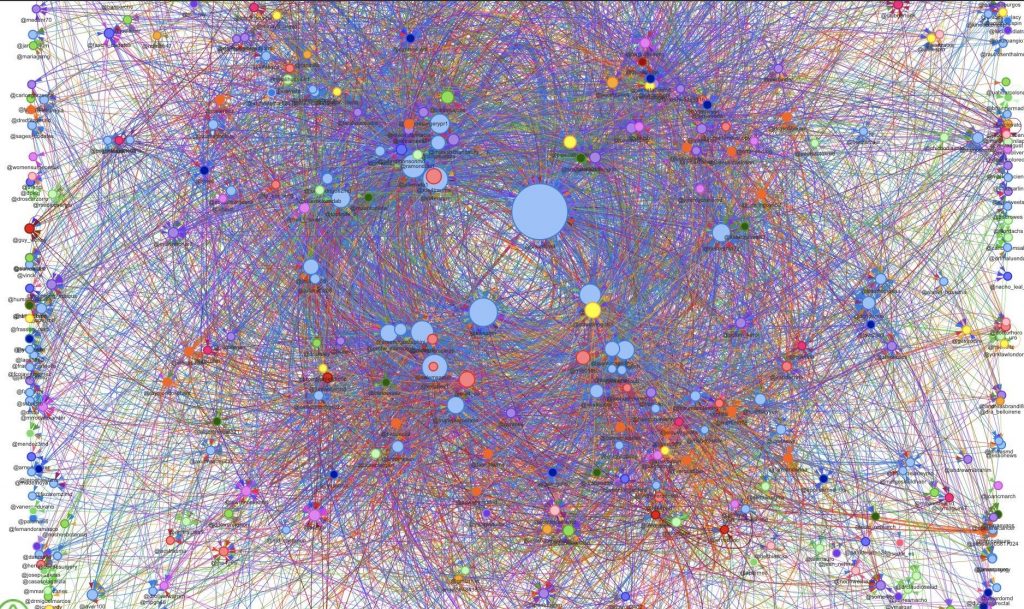
Cuando hace algo más de diez años comencé a utilizar Twitter, no parecía posible que, en tan poco tiempo, fuésemos a disponer de herramientas para capturar los flujos de información y las conexiones entre cuentas a un coste realmente asequible. No entre dos o tres cuentas, entre cientos de cuentas o miles de cuentas que representan a personas dentro de una plataforma.
Podían ser la representación de neuronas conectadas, podría ser la representación de aeropuertos y vuelos de conexión, o cualquier otra cosa. Pero siempre terminamos representando la realidad de una forma común y análoga. Tendemos a ver la realidad de una determinada manera y a aceptarla en su representación porque es la que nos gusta.
A nuestra especie, en general, los números no la entretienen. No nos llaman la atención. Con algunas excepciones, nos gusta más una novela, una película o Twitter que una tabla de excel. Los números no nos emocionan tanto como para arrastrarnos a aventuras irracionales.
Y eso lo vivimos día a día.
Vamos creando el futuro así, yendo de la pesadilla al sueño. Porque los sueños no son sólo sueños. También son un plan para conseguir resultados en el futuro.
Los líderes, todos, en cualquier campo de actividad, articulan los relatos de esos sueños a lo largo de tres líneas maestras:
Primero se construye un escenario de crisis, de malestar, de incertidumbre que pone en peligro nuestra salud, o el bienestar, o la misma existencia. A continuación, se cotillea sobre lo que están haciendo otros, a una cierta distancia, sin entrar en los detalles, sin darnos el contexto.
Los expertos ahora lo llaman «benchmarking».
Finalmente, se formula una gran mentira, una fantasia, se crea una bonita irrealidad que promete más y mejor de cualquier cosa que deseemos.
Y partiendo de esa ruta, desde el miedo a la fantasia, el líder inicia el viaje del héroe.
Eso se lleva repitiendo miles de años. Así que debe funcionar.
BIH, circa December 1994.
– JBM: Would you be interested in coming back?
– JM: For sure, after I am done with my residency..
And in early 1996 my family and I left Madrid for Boston, landing at Logan during one of the worst blizzards ever. I would join Jeff Matthews’ lab at the Beth Israel Hospital, later Beth Israel Deaconnes Medical Center.
At that time, I ignored that T84 cells were going to be an important companion over the next years. And maybe for the rest of my life.
I did not have the slightest idea of what cell culture, T84 cells, electrophysiology, Ussing chambers, dual-voltage clamp or patch-clamping meant. My natural instinct was to go down to the BIH library (a small but splendid one) and hide myself behind a mountain of books and articles that I thought would be helpful to accelerate my learning.
This was a totally unintelligible field, due to the absence of any previous experience from my side. Long conversations with Jeff, Bruce, Cecilia, Tim or Jeremy helped me more than any article. Tacit knowledge may be more relevant that explicit knowledge for a beginner. But I must admit that for weeks, at lab meetings, silence and the «tell-me-more look» were the only signs that the rest of the team received from me.
I learnt to take care of T84 cells. I grew my own T84s, not HT29s that I very much disliked because they were more undifferentiated and more appropriate for Hodin’s lab (excellent work, Inram). These cells were my friends for hours in the hood, in the lab, night and day, day and night.
There were flasks, and buffered solutions, and calf sera, and antibiotics, and pipettes, and time, light, temperature. One must treat them well, feed them and let them thrive in monolayers. If you take good care of the monolayers, keep them safe, they will answer your questions.
And they did. In less than six months the first manuscript aimed at the American Journal of Physiology (Cell Physiology) was ready to be submitted. And we were successful!
T84 cells have a well-stablished shape to execute their functions and tightly join each other to form a monolayer, a barrier that resembles what we see in our intestinal mucosa. When externally stimulated, signals are released. Internal communication pathways are activated through different second messengers and cells communicate among themselves in order to coordinate their responses, the vectorial transport of chloride from the basolateral to the apical side, while maintaining the monolayer intact.
But let me go back to the beginning.
I was unaware of how T84 cells had immensely contributed to overcompensate my strong shyness, while responding to my insane curiosity, until I read Graham Mackenzie’s reflection on social media and cell culture.
I like stories, I am addicted to questions. So in the JBM’s lab I had all I could ask for. Sat in my chair, with a dual-voltage clamps and my T84s grown in wells, I couldn’t stop throwing questions to them. Often times, they responded with unexpected answers. In some instances, they gave me the answer that I was expecting or did not respond because the question was wrongly formulated. Then, I could get excited sharing my little findings with people that were far more intelligent than me. That brings enough confidence to go beyond our personal limitations.
Of course there was some noise. But when noise disturbed me, it was just the result of my inability to listen to the exciting stories that my T84 cells were telling me. Noise is meaning at a different scale.
I joined Twitter following Jeff Matthews’ steps. Maybe what I experienced and learnt during my stay at Matthews’ lab helps me enjoy social media more than what most people do. Maybe B¡because, like cell culture, social media is growing a network with more connected people, more diverse, increasing the density of connections and letting information freely flow from one person to another.
If I cultivate the network, if I sincerely connect with other people, they will enjoy answering questions with me. We may not be right all the time, but we enjoy the pleasure of figuring things out together.
That’s why I love what I do and I do what I love.
«Social media provides ways to understand who makes and shares health stories, the potential audience, and the stories themselves» – Graham Mackienze